Що таке біль у спині?
Біль у спині — це загальний термін для всіх дискомфортів, пов’язаних із хребтом. Причини болю в спині можуть бути різними. До найпоширеніших захворювань спини відносяться грижа міжхребцевого диска, простріл (люмбаго), перелом хребця, артрит, остеопороз, сколіоз і стеноз.
Біль у попереку: Коли хребет викликає тривогу

Біль у попереку, будь то гострий чи хронічний, специфічний чи неспецифічний, згідно з дослідженням страхової компанії DAK Gesundheit, у першій половині 2019 року був причиною кожної п’ятої відсутності на роботі через хворобу. Таким чином, проблеми з хребтом є найпоширенішою причиною відсутності на роботі.
Для багатьох пацієнтів з хронічним болем у спині починається одіссея через лікарські кабінети різних спеціальностей: терапевт, ортопед, радіолог, іноді також психолог. Правильна діагностика болю в спині часто є складною, оскільки не завжди можна встановити фізичні причини. У медичній практиці такі болі називають неспецифічними. У випадку специфічних болів причина чітка, наприклад, грижа міжхребцевого диска.
Біль у нижній частині спини
Біль у нижній частині спини може мати різні причини. Найпоширеніші з них:
- Грижа міжхребцевого диска: Частина желеподібного ядра між хребцями випинається вперед або навіть виходить назовні. Якщо тканина тисне на нервові корінці спинного мозку, виникають сильні болі.
- Розтягнення м’язів або зв’язок: Зазвичай виникає через перевантаження, травми або незвичне навантаження.
- Артрит: Запалення суглобів у нижній частині спини.
- Остеопороз: Кістки втрачають щільність і міцність, що призводить до легшого перелому.
- Сковзання хребців / сковзні хребці: Захворювання, при якому один хребець зміщується по відношенню до іншого і тисне на нерви в спині.
- Хвороба Бехтерева або анкілозивний спондиліт: Хронічне запальне захворювання, яке майже завжди вражає хребет.
- Вагітність: Вага плоду може тиснути на нижню частину спини і викликати біль.
Болі в шиї
Болі в шиї можуть мати різні причини, подібно до болю в нижній частині спини. До них відносяться, зокрема:
- Напруження та спазми: Болі в шиї можуть бути спричинені напруженням і спазмами м’язів у шийному відділі, що можуть виникнути через погану поставу, стрес чи надмірне навантаження.
- Травми: Розтягнення, переломи хребців або розтягнення зв’язок.
- Артрит: Різні види артриту, такі як ревматоїдний артрит або остеоартрит, також можуть викликати болі в шиї.
- Компресія нервів: Грижі або випинання міжхребцевих дисків тиснуть на нерви в шиї.
- Кіфоз або горб: Дегенерація хребта.
- Неправильний сон: Неправильна позиція під час сну або погана подушка можуть призвести до болісних напружень шиї.
- Новотвори: Рідкісні випадки новоутворень або інших серйозних захворювань можуть бути причиною болю в шиї.
Грижа міжхребцевого диска

Грижа міжхребцевого диска часто має передвісники. Міжхребцеві диски розташовані між хребцями хребта і виконують функцію амортизаторів, щоб поглинати удари та навантаження під час руху і підйому. Якщо у вас уже більше тижня сильний біль у попереку, який може віддавати в ноги чи руки, слід неодмінно звернутися до лікаря. Також необхідно звернутися до лікаря у випадку виникнення ознак паралічу, оніміння, проблем з сечовим міхуром або кишечником.
Грижа міжхребцевого диска виникає, коли частина гелю подушечки між хребцями виступає або навіть виходить за межі диска. Якщо тканина тисне на корінці нервів спинного мозку, виникають сильні болі. Іноді можуть з’являтися також порушення чутливості, такі як поколювання або навіть паралічі.
Рентгенівське дослідження хребта дозволяє лікарю надійно визначити, чи відбулося зміщення міжхребцевих дисків. До 90% всіх випадків грижі міжхребцевого диска та супутніх симптомів можна лікувати консервативними методами. Консервативна терапія складається з двох основних компонентів:
- Полегшення болю в спині – препарати, такі як парацетамол, ібупрофен або диклофенак, а також тепло через обгортання з фангом або торфом, червоне світло.
- Фізіотерапія та рух – вправи для хребта, які зменшують навантаження на хребет і сприяють зміцненню глибоких м’язів спини, а також прості вправи на зміцнення, йога або пілатес, що допомагає відновити спину.
Грижа міжхребцевого диска у поперековому відділі (LWS)

Типові симптоми грижі міжхребцевого диска в поперековому відділі включають біль у нижній частині спини, який може іррадіювати в стегно, сідниці та ноги. Біль може бути різким або палючим і супроводжуватися онімінням, поколюванням або слабкістю м’язів у ногах. Деякі люди також відчувають труднощі при стоянні, ходьбі або сидінні протягом тривалого часу.
Грижа міжхребцевого диска у шийному відділі (HWS)
Класичні симптоми грижі міжхребцевого диска в шийному відділі включають болі в шиї, які можуть іррадіювати в плече і руку. Також можуть виникати оніміння, поколювання або слабкість в руці та кисті. У деяких випадках грижа міжхребцевого диска в шийному відділі також може спричиняти головний біль і запаморочення.
Операція на міжхребцевому диску проти болю в спині
Операція на міжхребцевому диску є останнім варіантом, коли консервативні методи лікування не дали результату або коли нерви гинуть і існує ризик паралічу. Це потрібно лише у двох відсотках пацієнтів, як зазначає Faktencheck Gesundheit.
Операція на міжхребцевому диску – це хірургічне втручання, при якому частина або весь міжхребцевий диск видаляється чи ремонтується. Найпоширеніші захворювання міжхребцевих дисків, які потребують операції, включають грижу міжхребцевого диска, спінальну стенозу та дегенерацію міжхребцевих дисків.
Існують різні види операцій на міжхребцевому диску, зокрема:
- Дискектомія: Видалення частини міжхребцевого диска для зменшення тиску і розвантаження нервів і тканин.
- Ламіктомія: Видалення частини хребцевого дуги для створення більше місця для нервів.
- Фузія: Постійне злиття двох або більше хребців для підвищення стабільності хребта.
Кожен тип операції має певний ризик. Тому важливо обговорити переваги та недоліки операції на міжхребцевому диску з досвідченим хірургом перед прийняттям рішення. Автор книги та відомий ортопед Мартін Маріанович з Мюнхена (Aufs Kreuz gelegt: Warum 80 % der Rückenoperationen überflüssig sind) пише: «У багатьох клініках хірургія хребта є найважливішим економічним відділом. І оскільки кожна клініка повинна приносити прибуток, ці операції не зменшуються».
Хвороба Бехтерева або анкілозуючий спондилоартрит

Хвороба Бехтерева — інша назва анкілозуючого спондилоартриту — хронічного запального захворювання хребта, яке може вражати й інші суглоби. Хвороба Бехтерева – це аутоімунне захворювання, при якому неправильно контрольована імунна система атакує власну тканину організму, що призводить до запалення та болю.
Хвороба Бехтерева: Симптоми
До типових симптомів хвороби Бехтерева відносяться болі в спині та жорсткість, особливо вранці або після тривалих періодів бездіяльності. Біль може також відчуватися в інших суглобах, таких як стегно, плечі, коліна чи стопи. Може бути обмежена рухливість, наприклад, важко нахилитися. З часом уражені суглоби можуть стати жорсткими, а в екстремальних випадках може виникнути жорсткість усієї хребтової колонки.
Інші симптоми можуть включати втому, запалення очей, зміни в сечовидільній або травній системі та запалення в інших частинах тіла.
Захворювання зазвичай починається в молодому дорослому віці і частіше вражає чоловіків, ніж жінок.
Хвороба Бехтерева: Симптоми у жінок
Симптоми хвороби Бехтерева у жінок схожі на симптоми у чоловіків, але можуть варіюватися в залежності від індивідуального випадку. Жінки з хворобою Бехтерева можуть також відчувати біль і жорсткість у грудях, особливо при глибоких вдихах або розтягуванні. Це може бути спричинене запаленням ребер або грудного відділу хребта. Хвороба Бехтерева може проявлятися по-різному у кожної особи. Деякі жінки можуть не мати симптомів.
Хвороба Бехтерева: Лікування
Лікування хвороби Бехтерева включає комбінацію медикаментів для полегшення болю та запалення, фізичних вправ і фізіотерапії для підтримки рухливості суглобів і хребта, а також допоміжні заходи, такі як ерготерапія і засоби для покращення якості життя. Деякі пацієнти також отримують користь від хірургічних втручань для відновлення рухливості суглобів.
Ідіопатичний сколіоз

Ідіопатичний сколіоз означає, що причина сколіозу невідома. Сколіоз сам по собі визначає бічне викривлення хребта. Окрім ідіопатичного сколіозу, існують різні фактори, які можуть призвести до сколіозу. До них відносяться вроджені дефекти хребта, м’язові або нервові захворювання, травми та захворювання, такі як остеопороз.
Сколіоз: Симптоми
Сколіоз може мати різний ступінь прояву симптомів — від легких до дуже важких випадків. Викривлення може призвести до того, що голова або плечі будуть нахилені, одне лопатка буде вище за інше або одна сторона таза буде вищою за іншу. У деяких випадках викривлення хребта може також вплинути на органи в грудній або черевній порожнині, що може спричиняти проблеми з диханням або травленням.
Сколіоз: Діагностика та лікування
Діагностика сколіозу проводиться шляхом фізичного обстеження, під час якого лікар оглядає спину пацієнта на предмет викривлень або інших аномалій. Рентгенівське дослідження може допомогти визначити ступінь викривлення хребта.
Лікування сколіозу залежить від ступеня викривлення та віку пацієнта. У деяких випадках лікування може не бути необхідним, особливо при легких випадках сколіозу. У важчих випадках можуть бути потрібні консервативні методи лікування, такі як фізіотерапія, спеціальні вправи і корсети, щоб поліпшити викривлення або запобігти його погіршенню. У важких випадках може знадобитися операція для стабілізації хребта та зменшення викривлення.
Іліосакральний суглоб: блокада ISG

Іліосакральний суглоб, скорочено ISG, є великим суглобом з грубою моторикою. Його зазвичай не рухають свідомо, але якщо трапляється блокада ISG — а приблизно 80% німців переживають це принаймні один раз у житті — біль одразу вказує на точне місце розташування цього суглоба.
Синдром ISG
Крижово-крижовий суглоб є чутливою еластичною зоною між спиною та ногою. М’язи та зв’язки утримують і стабілізують іліосакральний суглоб, скорочено ISG. Хоча суглоб має обмежену рухливість, він бере участь практично в кожній фізичній активності. Це означає, що він функціонує як амортизатор. При бігу, наприклад, навантаження при ступанні передається через ноги на тазовий пояс, де воно поглинається і потім передається на тулуб і хребет. Якщо суглобова поверхня деформується через неправильні навантаження, зношування або травми, виникає синдром ISG. Тоді біль у нижній частині спини може виникати не лише під час бігу.
Розблокування ІСГ: Лікування ударними хвилями
Найпізніше, коли зазвичай односторонні болі в нижній частині спини тривають кілька днів і посилюються до такого ступеня, що призводять до знерухомлення, більшість пацієнтів звертається до лікаря. Після діагностики за допомогою МРТ лікар може призначити лікування ударними хвилями, ін’єкції власної крові, пульсуючі магнітні поля або сенсомоторні тренінгові програми, щоб розблокувати ІСГ.
Люмбаго, люмбаго або гострий поперековий синдром

Люмбаго — це різке підняття вдома або незвичайний поворот під час спорту, і раптом з’являються ці різкі болі в нижній частині спини. Ті, хто страждає від люмбаго, люмбаго або гострого поперекового синдрому, відразу ж стають майже паралізованими. Перше, що спадає на думку, — не рухатися. З такими болями в нижній частині спини в області поперекового відділу хребта (ПВХ) неможливо залишатися вертикально. Потерпілі несвідомо приймають позу, що зменшує біль.
Симптоми люмбаго
Люмбаго — це раптова сильна болісна реакція в області нижньої частини спини. Типові симптоми люмбаго включають:
- Сильний, колючий біль у нижній частині спини, який раптово виникає і часто посилюється при русі.
- Обмежена рухливість спини, особливо при згинанні, обертанні або піднятті предметів.
- Напруження м’язів ураженої ділянки спини.
- Можливі відчуття оніміння, поколювання або печіння в області нижньої частини спини.
Причини люмбаго
Люмбаго може бути дуже болісним і може бути викликане простими рухами, такими як згинання або підняття предметів. Люмбаго зазвичай виникає через раптову травму або перевантаження м’язів у нижній частині спини. Можливі причини люмбаго включають:
- Неправильна постава на роботі або під час сидіння може призвести до надмірного навантаження і спазмів м’язів у нижній частині спини.
- Нестача фізичної активності може спричинити ослаблення м’язів нижньої частини спини, що робить їх більш схильними до травм і перевантажень.
- Травми, такі як падіння або автомобільні аварії, можуть призвести до спазмів або травмування м’язів нижньої частини спини.
- Важка фізична праця або заняття спортом можуть призвести до перевантаження м’язів поперекового відділу хребта.
- Стрес також може спричинити спазми м’язів поперекового відділу хребта.
Що допомагає при люмбаго?
- Теплотерапія: Тепла грілка або тепла ванна можуть допомогти розслабити м’язи і зменшити біль.
- Знеболювальні препарати: Безрецептурні знеболювальні засоби, такі як ібупрофен або парацетамол, можуть тимчасово полегшити сильний біль.
- Фізіотерапія: Допомагає зміцнити і розтягнути м’язи в області поперекового відділу хребта, роблячи їх менш вразливими до травм.
- Відпочинок: Уникати надмірного руху і навантаження на уражену ділянку, щоб не завадити процесу загоєння.
- Акупунктура: Може допомогти зменшити біль і запалення, а також прискорити процес загоєння.
Хоча біль у спині при люмбаго може бути дуже неприємним, гостре люмбаго зазвичай не є небезпечним. Люмбаго проходить так само, як і застуда.
Ішіас: защемлення сідничного нерва

Стискання сідничного нерва, також відоме як ішіас або синдром сідничного нерва, виникає, коли нерв подразнюється через травму, запалення або тиск. Сідничний нерв є найбільшим нервом в організмі і проходить від нижньої частини спини до ноги і стопи.
Симптоми стискання сідничного нерва можуть бути різними і залежать від ступеня та тривалості компресії.
До найбільш поширених ознак відносяться:
- Біль у нижній частині спини, сідниці та нозі, який посилюється при сидінні або стоянні
- Оніміння або поколювання в нозі або стопі
- Слабкість або атрофія ураженої ноги
- Обмеження рухливості ураженої ноги
- Біль при кашлі, чханні або сміху
Ішіас: Лікування
Легка ішіас зазвичай лікується за допомогою знеболювальних засобів, теплових або холодових процедур і вправ на розтягування. У важчих випадках може бути корисна консервативна терапія, така як фізіотерапія, акупунктура або ін’єкції лікарських засобів у постраждалу ділянку. В рідкісних випадках для лікування ішіасу може знадобитися операція, щоб зменшити тиск на нерв.
Лумбоскопічний синдром
Лумбоскопічний синдром є однією з найпоширеніших причин болю в спині. Він часто виникає через грижі міжхребцевих дисків, стеноз хребтового каналу, дегенеративні захворювання хребта або травми. Діагноз зазвичай ставиться на основі ретельного фізичного огляду та зображень, таких як магнітно-резонансна томографія (МРТ) або комп’ютерна томографія (КТ). Лікування зазвичай включає знеболювальні препарати, фізіотерапію і в тяжких випадках також хірургічні втручання.
Лумбоскопічний синдром часто виникає внаслідок подразнення або компресії нервів у нижній частині спини та ногах. Біль описується як колючий або пекучий і може віддавати від нижньої частини спини до ніг. Зазвичай вражає одну сторону тіла, але може також бути двостороннім.
Хвороба Шейермана або юнацький остеохондроз

Хвороба Шейермана, також відома як юнацький остеохондроз хребта або юнацький кіфоз, — це захворювання, при якому відбувається порушення росту тіл хребців. Це захворювання зазвичай виникає в підлітковому віці і часто вражає грудний відділ хребта.
Як правило, юнацький остеохондроз (хвороба Шейермана) призводить до аномального викривлення хребта вперед, що викликає округлення верхньої частини спини (кіфоз). Причина захворювання до кінця не з’ясована, але, ймовірно, це поєднання генетичних факторів і навантажень від спорту чи фізичних активностей.
Лікування хвороби Шейермана може варіюватися від консервативних методів, таких як фізіотерапія та корсети, до хірургічного втручання, особливо якщо викривлення хребта прогресує і викликає сильний біль або проблеми з диханням. Рання діагностика та лікування можуть допомогти уповільнити прогресування захворювання та полегшити симптоми.
Кіфоз або горбатість

Існують різні форми кіфозу залежно від причини та тяжкості. Однією з найпоширеніших форм є старечий кіфоз, який може виникнути в літньому віці через втрату кісткової маси та руйнування м’язів. Іншою формою є ювенільний ідіопатичний кіфоз, який виникає в підлітковому віці і причина якого невідома (ідіопатичний).
Кіфоз може спричинити різні симптоми, такі як біль у спині, напруга м’язів, утруднене дихання або погана постава. У важких випадках кіфоз також може призвести до зниження функції легень і серцево-судинної системи.
Лікування кіфозу залежить від причини та тяжкості захворювання. У легких випадках фізіотерапія та цілеспрямоване тренування м’язів спини можуть допомогти полегшити симптоми. У важких випадках для корекції хребта та полегшення симптомів часто потрібна операція.
Спондилолістез, ковзаючий хребець або зсув хребця
Слово «спондилолістез» походить з грецької мови і означає зсув хребця або ковзаючий хребець. Спондилолістез — це захворювання хребта, при якому один хребець зміщується вперед відносно хребця, що знаходиться нижче. Це захворювання може виникати в будь-якому відділі хребта, але найчастіше зустрічається в області поперекового відділу хребта (L5–S1).
Поширена причина: спондилоліз
Поширеною причиною ковзання хребців є вроджена вада дужки хребця, яка називається спондилолізом. Дужка хребця закрита не повністю, що створює слабке місце в кістці, через яке тіло хребця може вислизнути вперед. Іншою можливою причиною є перевантаження хребта через повторювані рухи, наприклад, у певних видах спорту чи професії.
Симптоми спондилолістезу можуть відрізнятися залежно від тяжкості захворювання та ураженого відділу хребта. До симптомів можуть відноситися біль у спині, м’язова напруга, оніміння або біль у ногах. У важких випадках спондилолістез також може викликати неврологічні симптоми, такі як слабкість у ногах або проблеми з функцією сечового міхура та кишечника.
Лікування спондилолістезу залежить від тяжкості захворювання та симптомів. У легких випадках можуть допомогти консервативні методи лікування, такі як фізіотерапія та знеболюючі препарати. У важких випадках може знадобитися операція для стабілізації хребта і повернення тіла хребця в правильне положення.
Спінальна біфіда (Відкритий спинний мозок)

Спінальна біфіда — це вроджене порушення розвитку хребта, при якому дуги хребців не закриваються повністю. Спінальна біфіда походить з латинської мови і означає «розщеплений хребцевий канал». Порушення може мати різні ступені тяжкості — від дуже легкого до дуже важкого.
Спінальна біфіда – Профілактика: Фолієва кислота (Фолат або Вітамін B9)
Точна причина спінальної біфіди невідома; ймовірно, що в її розвитку відіграють роль як генетичні, так і екологічні фактори. Напевно, що жінки можуть зменшити ризик відкритого спинного мозку у своїх дітей, якщо під час вагітності вживатимуть достатню кількість фолієвої кислоти (Вітамін B9).
Симптоми спінальної біфіди можуть варіюватися залежно від тяжкості дефекту. У дуже тяжких випадках може виникнути параліч нижньої частини тіла та проблеми з сечовим міхуром і кишечником. У легших випадках симптоми можуть бути менш вираженими і викликати лише невелике порушення моторики або чутливості.
Лікування спінальної біфіди залежить від тяжкості та симптомів. У тяжких випадках може знадобитися операція для закриття відкритого хребцевого каналу та захисту спинного мозку. У легших випадках можуть допомогти різні терапії, такі як фізіотерапія або ерготерапія, для полегшення симптомів та покращення якості життя.
Люмбаго: Біль в нижній частині спини зліва і справа

Люмбаго не є окремим захворюванням, а є симптомом: сильний біль у нижній частині спини зліва і справа. Люмбаго може бути спричинене різноманітними захворюваннями і травмами поперекового відділу хребта. Більшість випадків люмбаго викликані м’язовими спазмами або травмами м’яких тканин, але також можуть бути спричинені захворюваннями, такими як грижі міжхребцевих дисків, переломи хребців, стеноз хребцевого каналу або запалення.
Оскільки люмбаго є симптомом, а не окремим захворюванням, важливо діагностувати і лікувати основну причину для ефективного полегшення болю і уникнення можливих ускладнень. У багатьох випадках люмбаго можна лікувати консервативними методами, такими як знеболювальні препарати, фізіотерапія або масажі. У важчих випадках може знадобитися хірургічне лікування для усунення причини болю.
Сакроїліт: Запалення клубово-крижцевих суглобів (ISG)

Сакроїліт — це запалення клубово-крижцевих суглобів, або ISG, які розташовані зліва і справа між крижем і кістками тазу. Ці суглоби також називають крижово-crestні суглоби або сакроілякальні суглоби. Вони виконують важливу функцію у стабільності та рухливості нижнього відділу хребта і тазу.
Причини сакроїліту не є повністю з’ясованими. Запалення часто супроводжує інші захворювання, такі як хвороба Бехтерева, псоріатичний артрит або реактивний артрит. Генетичні компоненти можуть, як і екологічні фактори, відігравати роль у розвитку цього захворювання.
Сакроїліт: Симптоми
Симптоми сакроїліту включають біль в області клубово-крижцевих суглобів або нижньої частини спини, жорсткість та обмеження рухів у тазу та стегні. В деяких випадках також можуть виникнути запалення інших суглобів в організмі.
Діагностика сакроїліту зазвичай проводиться за допомогою комбінації фізичного огляду, збору анамнезу та зображувальних методів, таких як рентген, КТ або МРТ. Може бути проведено і аналіз крові для вимірювання запальних маркерів в організмі.
Лікування сакроїліту залежить від причини та тяжкості запалення. У легких випадках можуть допомогти консервативні методи, такі як знеболювальні препарати та фізіотерапія. У важчих випадках можуть бути призначені протизапальні препарати або біологічні препарати для зменшення запалення. В дуже рідкісних випадках може знадобитися операція для видалення пошкодженого тканин або стабілізації ураженого суглоба.
Стеноз хребцевого каналу: Звуження хребцевого каналу

Стеноз хребцевого каналу — це звуження хребцевого каналу, через який проходить спинний мозок. Це звуження може бути викликане різними факторами, такими як вікові зміни хребта, випинання або грижа міжхребцевих дисків, остеоартрит суглобів хребта або зміни зв’язок у хребцевому каналі.
Стеноз хребцевого каналу: Оніміння в нозі
Стеноз хребцевого каналу, також відомий як спинальний стеноз, часто викликає симптоми, такі як болі в спині, оніміння в ногах, поколювання або слабкість у ногах. В деяких випадках можуть виникати також проблеми з сечовипусканням або дефекацією.
Діагностика стенозу хребцевого каналу зазвичай вимагає комбінації фізичного огляду, зображувальних методів та додаткових діагностичних тестів.
Операція при стенозі хребцевого каналу проти болю в спині
Перспективи успішності операції при стенозі хребцевого каналу залежать від багатьох факторів, включаючи тяжкість стенозу, загальний стан здоров’я пацієнта та наявність інших захворювань або ускладнень.
Зазвичай операція при стенозі хребцевого каналу може допомогти зменшити біль та неврологічні симптоми, такі як оніміння, поколювання або слабкість. Особливо у пацієнтів із тяжкими або прогресуючими симптомами операція може суттєво поліпшити якість життя.
Рівень успіху операції варіюється залежно від типу процедури. Мінімально інвазивні методи, такі як перкутанна люмбална декомпресія, мають вищий рівень успіху та коротший період відновлення, ніж відкриті методи, такі як люмбална ламіктомія. Загальний рівень успіху операцій при стенозі хребцевого каналу становить близько 70-90 відсотків.
Болі в спині: Наслідки коронавірусної інфекції?
Існують повідомлення про те, що деякі пацієнти з COVID-19 страждають від болю в спині. Дослідження, опубліковане в журналі «PLOS ONE», показало, що близько 27 відсотків пацієнтів з COVID-19 повідомляли про болі в спині. Можливо, запалення, спричинене вірусом корони, також могло вплинути на спину.
Болі в спині можуть також бути викликані тривалим сидінням або лежанням під час карантину. Можливо, винен також поганий стан меблів для сидіння в домашньому офісі. Необхідно також враховувати стресову ситуацію, спричинену COVID-19, як можливу причину.
Здоровий хребет: Міжхребцеві диски, поперековий відділ хребта та інше
Прямохідність у житті — це не лише питання внутрішньої установки. Якщо б не спеціальна конструкція хребта з подвійною S-подібною кривизною як центральним елементом, Homo sapiens довелося б більшу частину дня пересуватися на всіх чотирьох.
Таз (Pelvis)
Основу спини можна назвати так через його форму. Таз — це чаша подібна структура, що складається з плоских, але досить міцних кісток. Великий та малий таз (Pelvis major і Pelvis minor) розташовані між клубовими кістками над лінією входу в таз (Linea terminalis) і виконують роль чаші для кишечника та інших життєво важливих органів. Через бічно розташовані вертлюжні западини таз з’єднує спину з ногами.
У задній, відкритій частині тазу розташовується криж, який з’єднує обидві половини тазу. Криж (Os sacrum) утворює з тазом суглобоподібне з’єднання на двох зовнішніх краях, яке тримається багатьма маленькими зв’язками. Це з’єднання між тазом і крижем утворює клубово-крижцевий суглоб (ISG), або по-іншому крижово-crestний суглоб. Цей суглоб відрізняється своєю площинною та асиметричною контактною поверхнею від усіх інших суглобів в людському тілі. Через клубово-крижцевий суглоб регулюються згинання та розгортання хребта, а також передається на тазостегнові суглоби.
Хребет (Columna vertebralis)
Над крижовою кісткою починається хребет. Він поділяється на три більші секції: поперекову, грудну та шийно-хребцеву частини, скорочено LWS, BWS та HWS. Ці три частини складаються з п’яти поперекових хребців, дванадцяти грудних хребців і семи шийних хребців, які розділені міждисковими хребцевими дисками (Discus intervertebralis).
Ці три основні частини схожі на три з’єднані один з одним зубчасті колеса. Якщо одне з коліс рухається вперед або назад, інші автоматично слідують за ним. Тобто жоден з трьох відділів не можна рухати ізольовано.
У поперековій частині хребта формується “поперековий лордоз” (порожнистий вигин). Факт полягає в тому, що це не є хворобою, як часто помилково стверджують, а природною і вродженою формою поперекової частини хребта. Іншими словами, життя без цього вигину було б небажаним станом. Хребет у здоровому стані вигнутий у формі подвійного S. Це означає, що в поперековій частині він порожнистий, у грудній частині він вигнутий, а в шийно-хребцевій частині знову порожнистий.
Оскільки хребет має поглинати багато навантажень під час стрибків, бігу, ходьби та сидіння, він має подвійну вигнутість, а не пряму лінію. Це дозволяє йому поглинати удари і вібрації. Якщо б хребет був прямим, як лінійка, будь-яке потрясіння при стрибку з сходів або падінні на ноги змусило б мозок ударитися об череп. Завдяки вигину назад (кіфоз) грудної частини хребта, вигину вперед (лордоз) поперекової частини та вигину поперекової частини проти крижової кістки, центр ваги тіла розташовується над ногами, що забезпечує стійке пряме положення.
Поперековий відділ хребта
Поперековий відділ хребта (LWS) сидить або балансує на спеціально відведеній площині крижової кістки. Точніше, на міжхребцевому диску, який лежить на спеціально збудованій платформі прямо на крижовій кістці. Поперековий відділ складається з п’яти поперекових хребців, які є відносно великими і масивними, і, як і всі хребці, розділені міждисковими дисками.
Платформа хребцевого тіла є опорною поверхнею для міжхребцевого диска. Хребцеве тіло має на задній частині з кожного боку два кісткові відростки, поперечні відростки (Processus transversi), і ще один більший відросток на задній частині, остистий відросток (Processus spinosus). Ці відростки утворюють так звану хребцеву дугу, з захищеним простором для спинного мозку.
Остисті відростки також легко відчути, якщо зробити спину круглою і провести пальцями по западині в центрі хребта. Ви відчуєте тверді виступаючі точки. Це остисті відростки.
Грудний відділ хребта
Після поперекового відділу йдуть дванадцять грудних хребців. Хребці грудного відділу скорочено позначаються TH1 до TH12 (від латинського слова “thorakal”). Хребці знизу догори поступово зменшуються в розмірах. Це означає, що дванадцять хребців грудного відділу вже дещо менші, ніж хребці поперекового відділу. Між дванадцятим і першим грудним хребцем (лічба ведеться зверху вниз, тобто дванадцятий грудний хребець ближчий до сідниць, ніж до голови) існує вже помітна різниця в розмірі.
У грудному відділі остисті відростки мають інший нахил, вони нахилені переважно вниз і перекривають один одного, тому їх важче відчути. Інша відмінність: грудний відділ хребта не має вільно висячих поперечних відростків, як у поперековому і шийно-хребцевому відділах. Кожен з дванадцяти поперечних відростків грудного відділу утворює з ребром суглобове з’єднання, яке називається реброво-хребцевим суглобом або costovertebral-суглобом. Завдяки прикріпленню до ребер і з’єднанню з ними спереду на грудини, грудний відділ є найменш рухомим частиною хребта. Однак, він також менш схильний до травм.
Ребра також служать, зокрема, для підтримки легень і як захист для людського серця.
Шийний відділ хребта
Скільки шийних хребців має жирафа? Правильно: сім. Практично всі ссавці мають сім шийних хребців. Хребці шийного відділу скорочено позначаються C1 до C7 (від латинського слова “cervikal”). C7 – це сьомий шийний хребець і відповідно до теорії розміру є найбільшим.
Шийний відділ хребта, в порівнянні з поперековим, є тонким і делікатним. Проміжок між суглобами дуже обмежений, суглобові поверхні дуже тонкі і стоять одна на одній під великим нахилом. Міжхребцеві диски тонкі і малі, а отвори для виходу нервів не залишають багато простору, як це є в поперековому відділі. Крім того, перші шість шийних хребців, тобто C1 до C6, мають отвір для однієї з найважливіших кровоносних судин в тілі: головної артерії або Arteria vertebralis. Особливість шийного відділу: між першим хребцем, Атласом, і другим шийним хребцем, Axis, немає міжхребцевого диска.
Шийний відділ хребта є найбільш рухомим, але також найчутливішим і найскладнішим для лікування оперативним шляхом. Його положення має великий вплив на самопочуття і біль через м’язові зв’язки передньої частини шиї та м’язи потилиці. Таким чином, шийний відділ часто відповідає за головний біль, шум у вухах (тиннітус), розвиток мовлення, болі в плечах і щелепі та інше. Здорова шийна частина хребта має великий вплив на загальне самопочуття.
Міжхребцеві диски
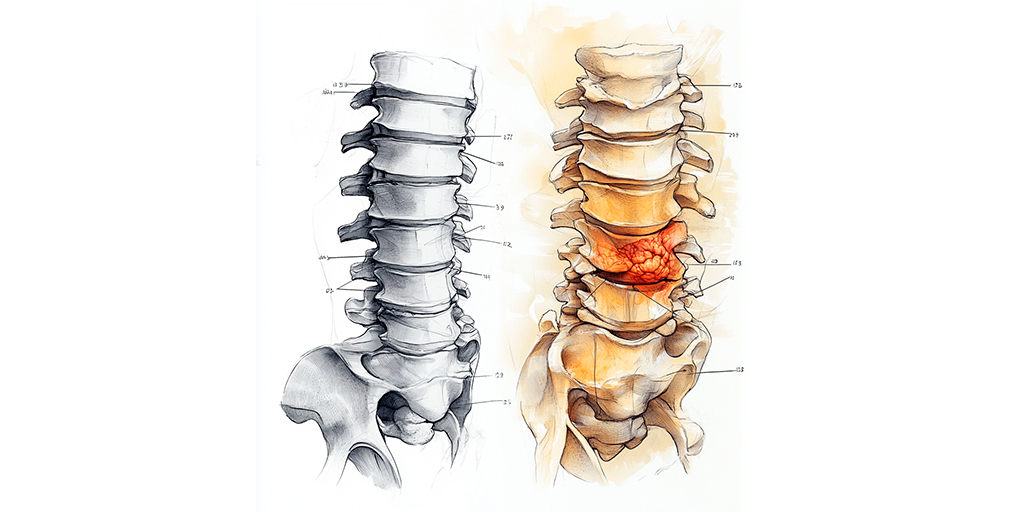
З віком від 40 років майже кожен німець має принаймні один міжхребцевий диск з грижею. Багато з них не помічаються. Це для тих, хто думає, що світ руйнується, коли діагностується міжхребцева грижа.
Міжхребцевий диск має форму диска або шайби для хокейної гри і виконує дві важливі функції. Він є амортизатором хребта і відстаньутримувачем між хребцями. Міжхребцевий диск складається з волокнистого кільця, яке міцно з’єднане з верхнім і нижнім хребцем, і гелеподібного, майже рідкого ядра. Міжхребцеві диски забезпечують рівномірний розподіл тиску при нерівномірному навантаженні хребта — наприклад, при нахилі. Таким чином, вони захищають хребці від нерівномірного зношування.
Міжхребцевий диск є самодостатнім. Він живиться самостійно через правильне співвідношення тиску і всмоктування. Коли диск зазнає тиску, він віддає рідину. Тиск сам по собі здійснюється вагою тулуба і голови, які розташовані над міжхребцевими дисками. Коли хребет розвантажується, диск всмоктує віддану рідину як губка. Це добре спостерігається щодня: вранці міжхребцеві диски вищі і містять більше рідини, ввечері ж через вертикальну позу їх водний вміст зменшується.
Фасеткові з’єднання
Кожен хребець складається з передньої частини, що називається хребцевим тілом, і задньої частини, яка є хребцевою дугою. Якщо хочете скласти окремі хребці один на одного, не можна забувати про фасеткові суглоби. Вони є незамінними помічниками, які як частини пазла з’єднуються один з одним, задаючи форму хребту. Ці суглоби не тільки дозволяють згинатися і розгинатися, але також забезпечують можливість нахилу вбік і обертання або ротації.
М'язи спини: Сила проти болю в спині
М’язистий верхній корпус триатлета сигналізує про здорову м’язову систему спини? На жаль, ні. Видимі лише поверхневі м’язи. Під ними, у глибших шарах м’язів, триатлет може мати дефіцити, незважаючи на інтенсивне плавання. Це може призвести до того, що, попри явно здорову верхню частину тіла, він відчуває біль у спині через м’язові проблеми. Адже, якщо тренувати тільки поверхневі м’язи, як це робиться при плаванні, спина виглядатиме дуже привабливо, але хребцям може не вистачати підтримки.
Основні м’язові групи спини:
Глибокі м'язи спини (автохтонні м'язи)
Що для корабельної щогли є ванти, те для хребта є м’язи корпусу. Особливо глибокі м’язи спини (автохтонні м’язи) натягуються, як такелаж на кораблі, вздовж хребта і забезпечують необхідну стабільність і розвантаження. Ці м’язи не видно неозброєним оком, оскільки їх приховують поверхневі м’язи спини, які лежать зверху.
Серед глибоких м’язів спини виділяють чотири групи м’язів:
М’яз спинного розгинання (Musculus erector spinae) – простягається від тазу до голови і проходить вздовж хребта довгими м’язовими пучками.
М’язи між поперечними і остистими відростками – з’єднують поперечні відростки (Processus transversi) одного хребця з остистими відростками (Processus spinosi) одного або кількох розташованих вище хребців.
М’язи між остистими відростками – проходять між остистими відростками (Processus spinosi).
М’язи між поперечними відростками (Musculi intertransversarii) – тягнуться від одного поперечного відростка до іншого.
Глибокі м’язи спини також можна розділити на довгі і короткі м’язи залежно від їхньої орієнтації та довжини. М’язи розташовані в кількох шарах, коротші під довшими, утворюючи потужну м’язову мережу, яка стабілізує хребет і дозволяє рухи в різних напрямках. Довгі м’язи відповідають за задні та бічні нахили, тоді як косі м’язи дозволяють додатково здійснювати обертальні рухи.
Якщо глибокі м’язи спини недостатньо розвинені, ймовірність виникнення спазмів або болю в спині зростає. Треновані автохтонні м’язи стабілізують окремі хребці хребта та захищають зв’язки, сухожилля і суглоби від травм і – особливо в похилому віці – від зміщення хребців.
Поверхневі м’язи спини
Коли думають про м’язи спини, одразу спадає на думку широкий м’яз спини (часто просто називається латиссимус). Цей м’яз забезпечує класичну форму V-образного корпусу, коли він добре розвинений. Широка спина не тільки виглядає вражаюче, але й є менш схильною до спазмів і травм. Поверхневі м’язи спини поділяються на три групи:
М’язи тулуба і рук – з’єднують спину з руками, наприклад, широкий м’яз спини (Latissimus) та трапецієподібний м’яз.
М’язи поясу тулуба – наприклад, м’язи поясу тулуба та м’яз, що піднімає лопатки.
М’язи хребта і ребер – наприклад, пилкоподібні м’язи.
Широкий м’яз спини (Musculus latissimus dorsi)
Широкий м’яз спини простягається від остистих відростків нижніх грудних і поперекових хребців, а також від крижового відділу, гребеня таза і нижніх ребер до плечової кістки. Окрім стабілізації хребта, цей м’яз дозволяє виконувати різні рухи: нахил тулуба вбік, підтягування руки до тіла і повернення руки назад.
Під час кашлю Musculus latissimus dorsi стискає грудну клітку, і його можна добре відчути в передній частині. У тренованих людей цей м’яз чітко видно при сильному напруженні.
Трапецієподібний м’яз (Musculus trapezius або Kapuzenmuskel)
Трапецієподібний м’яз обмежує область шиї і нагадує по формі підвішену капюшон, звідси і назва “капюшонний м’яз”. Окремі волокна Musculus trapezius простягаються від потиличної частини голови та остистих відростків шийних і грудних хребців до бічних кінців ключиць, а також до склепіння і лопатки. «Капюшонний кінчик» закінчується приблизно на рівні середнього грудного хребця. У людей з добре розвиненою мускулатурою трапецієподібний м’яз часто чітко виділяється під шкірою.
Як поверхневий м’яз спини, трапецієподібний м’яз підтримує глибокі м’язи спини в стабілізації хребта в області шиї і грудей. Крім того, він дозволяє рухати лопатки, піднімати ключиці та обертати голову.
М'язи живота: Сильні проти болю в спині

Сікс-пек не тільки є кульмінацією тренованого тіла, але й добре розвинені м’язи живота сприяють стабільності спини. М’язи живота частково підтримують, частково є антагоністами до м’язів спини. М’язи спини забезпечують пряме положення тіла, тоді як м’язи живота згинають тіло вперед.
Співпраця між ними відбувається під час бічних нахилів і обертальних рухів тіла. Тоді м’язи живота підтримують роботу м’язів спини. Це взаємодія є дуже важливою. Положення тіла завжди є результатом взаємодії природної сили тяжіння і напруги м’язів спини та живота. Під час комбінованого грудного та животного дихання також беруть участь як м’язи живота, так і спини. Оскільки це взаємодія є настільки важливою, кожен, хто хоче тренувати м’язи спини, також повинен працювати над м’язами живота, щоб уникнути дисбалансу.
П’ять м’язів утворюють разом м’язи живота.
Прямий прес: прямий м’яз живота
Прямий м’яз живота – це прямий м’яз живота, розташований в середині передньої частини живота. Вона тягнеться від грудини (стернума) до лобкової кістки (симфізу) і розділена сполучнотканинною структурою на два бічні м’язи живота, так звану білу лінію. Прямий м’яз живота оточений оболонкою з сухожильної тканини.
Прямий м’яз живота відповідає за нахил тулуба вперед і сприяє його стабілізації. М’язи часто тренуються під час вправ для преса, таких як сухарики та присідання, щоб зміцнити та визначити м’язи живота. Для струнких і підтягнутих людей результат – живіт від пральної дошки. Сильний прямий м’яз живота також може допомогти підтримувати вертикальну поставу і, таким чином, запобігти болю в спині.
Зовнішній косий м’яз живота (Musculus obliquus externus abdominis)
Зовнішній косий м’яз живота – це зовнішній косий м’яз живота, розташований з боків і спереду на животі. Він відноситься до зовнішніх косих м’язів живота і проходить косо вниз і вперед. Його сухожильні вставки знаходяться на грудини, реберній дугі, клубовому гребені та паховій зв’язці.
Зовнішній косий м’яз живота відповідає за обертання, бічні рухи і згинання тулуба вперед. Він також підтримує дихання, піднімаючи реберні дуги під час вдиху. Разом з іншими м’язами живота він сприяє стабілізації тулуба, що є важливим для правильної постави і запобігання болю в спині.
Зовнішній косий м’яз живота часто тренується під час вправ для преса, щоб зміцнити і підтягнути м’язи живота.
Поперечний м’яз живота (Musculus transversus abdominis або Transversus)
Поперечний м’яз живота – це глибокий, поперечний м’яз живота, розташований між Musculus rectus abdominis та внутрішніми косими м’язами живота. Він простягається з боків від грудини (sternum) до лобкової кістки (symphyse) і доходить до нижньої частини спини.
Поперечний м’яз живота відповідає за стабілізацію тулуба. Він утворює свого роду внутрішній корсет, який підтримує хребет і таз. Також він бере участь у диханні, допомагаючи під час видиху, підштовхуючи діафрагму вверх.
Сильний і добре натренований поперечний м’яз живота може допомогти підтримувати правильну поставу і запобігти болю в спині. Цей м’яз часто тренується під час вправ для преса, таких як планки і бічні опори, щоб покращити стабільність тулуба.
Чотирикутний поперековий м’яз (Musculus quadratus lumborum)
Чотирикутний поперековий м’яз – це великий, плоский м’яз в нижній частині спини. Він розташований між тазом і нижніми ребрами і проходить косо вниз і назад.
Чотирикутний поперековий м’яз відповідає за бічне нахилення, обертання і стабілізацію тулуба. Він часто перевіряється при болях у спині, оскільки може бути однією з причин дискомфорту в нижній частині спини.
Тренування спини вдома та у спеціалістів

Четверо з п’яти німців хоч раз у житті страждають від болю в спині. Іноді біль виникає в стані лежачи, іноді старий офісний стілець стає причиною болю, а іноді причини можуть бути навіть психологічного характеру. Неприємні відчуття можуть виникнути раптово і тимчасово обмежити рухливість. Зазвичай біль минає самостійно через деякий час.
Якщо біль у спині стає нестерпним, будь-яка допомога виглядає цінною, і при грижі диска доводиться погоджуватися на операцію. Однак багато хірургічних втручань є непотрібними, оскільки вони борються з симптомами, але не лікують справжню причину болю в спині.
Більш доцільно, за погодженням з фахівцем зі спини, приймати високі дози знеболювальних засобів (не опіатів), щоб тимчасово поліпшити можливість тренування м’язів спини. Адже спеціально підібрані вправи для спини, які сприяють зміцненню мускулатури та поліпшенню рухливості, доведено допомагають зменшити біль у спині.
Тренування Kieser проти болю в спині
Тренування Kieser — це спеціалізоване силове тренування, розроблене швейцарським ортопедом Вернером Кізером, яке базується на наукових принципах і проводиться в спеціально обладнаних тренажерних залах. Його мета — зміцнення окремих груп м’язів для покращення стабільності та здоров’я опорно-рухового апарату.
Основні характеристики тренування Kieser:
- Цільове зміцнення м’язів: Тренування концентрується на конкретних м’язових групах, які потребують зміцнення, що допомагає полегшити біль у спині та покращити загальну функціональність спинного відділу.
- Спеціалізовані тренажери: Використовуються машини, які забезпечують ізольоване навантаження на цільові м’язи, що дозволяє зосередитись на їх зміцненні без залучення інших м’язових груп.
- Покращення стабільності та постури: Регулярне виконання вправ сприяє підвищенню стабільності тіла, покращенню постави і зменшенню навантаження на спину та суглоби.
- Профілактика і лікування: Тренування часто призначають людям з болями в спині або іншими м’язовими проблемами, а також спортсменам для підвищення результативності та профілактики травм.
Kieser-Training є ефективним способом боротьби з болем у спині, оскільки фокусується на зміцненні м’язів спини та навколишніх структур, що сприяє загальному покращенню функціональності і зменшенню болю.
Liebscher & Bracht
Liebscher & Bracht — це ім’я Роланда Лібшера-Брахта та д-р Петри Брахт. Пара з Бад Хомбурга розробила ефективну і швидко діючу терапію від болю, яка ґрунтується на двох основних принципах:
Остеопрессура: Ця техніка передбачає застосування тиску на певні точки тіла пальцями для миттєвого полегшення сильного болю. Крім зменшення болю, остеопрессура також допомагає розслабити напружені м’язи та сполучну тканину.
Розтягуючі вправи: Ці вправи спрямовані на те, щоб боротися з причинами болю в довгостроковій перспективі, покращуючи гнучкість та рухливість, а також зменшуючи м’язові напруження та неправильні пози.
Досягнення Лібшера та Брахт зафіксовані у кількох бестселерах SPIEGEL, серед яких «Німеччина має спину», «Брехня про артрит» та «Інтервальне голодування». Крім того, вони протягом років навчили тисячі терапевтів, які успішно працюють по всій Німеччині за методикою Liebscher & Bracht.
Хіропрактика при болях у спині
Хіропрактики спеціалізуються на діагностиці та лікуванні мускулоскелетних розладів, особливо в області хребта. На основі діагнозу хіропрактик може застосовувати різні техніки для полегшення болю. Найпоширеніші методи лікування включають ручні маніпуляції хребтом, при яких хіропрактик через точні і цілеспрямовані рухи коригує неправильні пози або блокади, що може зменшити напруження в нервових і м’язових тканинах і підвищити мобільність.
Окрім ручних маніпуляцій, хіропрактики можуть також використовувати інші методи лікування, такі як масаж, вправи на розтягування і зміцнення, або рекомендації для додаткових терапій, таких як акупунктура або терапія холодом/теплом.
PRP-лікування (Plättchenreiches Plasma) при болях у спині
При PRP-лікуванні спочатку проводять дискографію (рентгенологічний метод для зображення міжхребцевого диска), щоб визначити, чи справді сильний біль у спині викликаний ушкодженим диском. Для цього пацієнту вводять контрастну речовину в центр диска. Розподіл контрастної речовини дозволяє лікарю точно оцінити розташування та стан диска. Це обстеження допомагає лікарю визначити, чи болі в спині походять від диска (дискогенні) або від артрозу фасеткових суглобів (спондилоартрозу).
Тільки після цього розпочинається основне лікування. Пацієнту беруть 10-20 мілілітрів крові, яка потім обробляється в центрифузі та розділяється на компоненти. В результаті залишається 5 мілілітрів плазменого концентрату з тромбоцитами, так званий PRP (Platelet Rich Plasma). Цей концентрат вводять у хворий диск.
«PRP має величезний протизапальний ефект, який сильніший за кортизон», — пояснює Мюнхенський ортопед Мартін Маріановіч, який також є членом правління World Institute of Pain. Організація виступає за ширше впровадження інтервенційних та мінімально інвазивних методів лікування болю. На відміну від кортизону, PRP добре переноситься. Крім того, PRP містить фактори росту, які стимулюють утворення судин і хрящових клітин та активують стовбурові клітини.
PRP є ефективним при всіх проблемах зі спиною, що виникають через дегенерацію міжхребцевих дисків (чорний диск), а також при пошкодженнях суглобів хребта, таких як синдром фасеткових суглобів.
Гідрогель – не слід плутати з гіалуроновою кислотою
Гідрогель є полімером, тобто дрібними волокнами, які можуть поглинати величезну кількість рідини – до 20 разів від свого обсягу, як пояснює експерт з хребта Мартін Маріановіч. Використання гідрогелю має на меті розширення тонких і атрофованих міжхребцевих дисків. Сьогодні гідрогель обробляється так, що він може не тільки поглинати і зберігати воду, але й вивільняти її – так само, як природний гелеподібний центр диска.
Перед самою процедурою проводять дискографію, і тільки після цього лікар вводить полімерні волокна під місцевою анестезією в гелеподібний центр диска. Гідрогель використовується при проблемах з дисками, викликаних дегенерацією, а також при випинанні диска або прихованому випаданні диска (довгий зв’язок між відростками хребта збережено).
Міждисциплінарна мультимодальна терапія болю (IMST)
Ефективним методом є так звана міждисциплінарна мультимодальна терапія болю (IMST). Хоча назва може виглядати складною, це медична практика високого рівня. Замість того, щоб зосереджуватися на окремих симптомах, IMST об’єднує експертів з різних медичних дисциплін в одну команду. Ортопеди, невропатологи, лікарі-больові терапевти, психологи, ерготерапевти, арт-терапевти, театральні терапевти та фізіотерапевти, а також спеціально навчені медсестри працюють разом, щоб досягти однієї мети: відновлення нормального повсякденного життя пацієнта.
Однак, щоб досягти змін у відчутті болю, пацієнт має активно брати участь у терапії, тобто змінювати свій спосіб життя, наприклад, включаючи більше вправ для боротьби з болем у спині або більше відпочинку. Мультимодальні терапії доступні як амбулаторно, так і стаціонарно в спеціалізованих терапевтичних центрах (центри лікування болю, університетські клініки).
Вправи для спини у повсякденному житті
Щоб зберігати здоров’я спини в довгостроковій перспективі, важливо з самого початку бути активним, а не залишатися сидячим. Проте пацієнти, які приходять до доктора Олівера Бахмана, часто далекі від активного способу життя. Як завідувач відділенням в Центрі лікування спини в клініці Asklepios у Гамбурзі, доктор Бахман допомагає багатьом людям, які “втратили відчуття свого тіла”. Його терапія триває чотири тижні, щодня по п’ять годин.
Це складна програма, але вона допомагає – і довгостроково. “70% наших пацієнтів кажуть, що їхні скарги значно зменшилися навіть через рік після лікування.” Вправи для спини можна також включити в повсякденне життя. Доктор Бахман наводить приклади вправ для спини вдома:
- Розміщувати часто використовувані предмети на верхніх або нижніх полицях шафи.
- Одягати шкарпетки стоячи та без опори.
- Залишати кошик при вішанні білизни на підлозі і діставати всі частини окремо.
- Розвантажувати і завантажувати посудомийну машину без опори.
Експерт з спини Олівер Бахман також розвіює старий міф: “Воду в пляшках потрібно піднімати не тільки з спини, а й з нахилом, це хороший тренінг.”
Не варто боятися пошкоджень хребта. “Такий диск витримує до 1,5 тонн,” каже доктор Олівер Бахман. Це підтверджується дослідженням в США з важкоатлетами: “На одне тренування вони піднімають приблизно чотири тонни. Після 1 000 тренувань, що відповідає вагону товарного поїзда, сталося лише 3,3 травми – і це були в основному розтягнення м’язів і зв’язок, а не структурні пошкодження дисків.”
Відео-поради від доктора Олівера Бахмана в публікації Фонду здоров’я. Лекція доктора Олівера Бахмана: “Біль не завжди означає біль.”
Медичний канабіс при болях у спині

Принципово нервові шлях в спинному мозку здатні самостійно регулювати біль. В цьому випадку гострий біль з часом зникає. Однак з різних причин власна регуляція організму може бути порушена: гострий біль не пригнічується і перетворюється на хронічний, тобто тривалий біль. Дослідники вважають, що це регуляторне систему можна відновити за допомогою каннабіноїдів з рослини коноплі, що може допомогти зменшити біль. Проте точний вибір терапії завжди залежить від того, чи є біль гострим чи хронічним. Це також стосується лікування болю в хребті і спині.
Канабіс при гострих і хронічних болях у спині
Якщо природне зменшення болю відсутнє при хронічних болях, каннабіноїди здебільшого діють знеболювально. При гострих болях, як правило, природна система зменшення болю є нормальною, тому каннабіноїди можуть блокувати спинномозкові нервові шляхи, що знижують біль. Це може призвести до підвищеної чутливості до болючих подразників (гіпергезія). В результаті біль може посилитися.
Коротко кажучи, дія каннабіноїдів у спинному мозку є дуже складною. Активація рецепторів каннабіноїдів у спинному мозку може не лише блокувати болісні імпульси, але й іноді спричиняти протилежний ефект, як показують результати різних досліджень.
Медичний канабіс за рецептом
Що медичний канабіс може мати позитивний ефект при болях у спині, а також при інших болісних захворюваннях, вже підтверджено численними дослідженнями та тестовими звітами. Також він успішно використовувався у лікуванні остеоартриту і синдрому поперекового відділу хребта (LWS-синдром або болі в поперековій області).
Терапія медичним канабісом для зняття болю може бути призначена сімейним лікарем або іншим фахівцем, але не стоматологом (і ветеринаром). У фокусі перебувають пацієнти з хронічними болями, для яких інші лікування не підходять, більше не допомагають або вже не є ефективними, і у яких є шанси поліпшити якість життя за допомогою медичної канабісної терапії.
Контроль терапії завжди залишається за лікарем, який визначає, чи призначити готовий лікарський засіб (капсули, спрей для рота або краплі) або препарат, приготований за рецептом (квітки канабісу або екстракт). Багато лікарських засобів на основі канабісу підпадають під закон про наркотики (BtMG); для них потрібен спеціальний рецепт BtM. Винятком є Epidiolex, чистий CBD-препарат без THC, який можна отримати в аптеці за звичайним рецептом.
Якщо замість екстрактів призначені сушені квітки канабісу, зазвичай планується інгаляція активних компонентів. При інгаляції за допомогою випарника (випарника) квітки канабісу нагріваються і випаровуються, зазвичай при температурі від 180 до 210 градусів Цельсія.
Медичний канабіс: Побічні ефекти
Канабіс — це натуральна лікарська рослина. При терапії каннабіноїдами можливі побічні ефекти, як і при прийомі будь-яких лікарських засобів. Можливі небажані негайні ефекти каннабіноїдних препаратів включають:
- Запаморочення / головокружіння
- Втома
- Сухість у роті
- Нудота
- Порушення уваги, сприйняття і мислення
- Коливання настрою
Побічні ефекти, які можуть виникнути при регулярному прийомі каннабіноїдів протягом кількох тижнів або місяців, включають:
- Вплив на функції пам’яті
- Порушення серцево-судинної системи
- Обмеження рухової активності
- Збільшення ваги
- Втрата інтересу
- Розвиток залежності
- Сплутаність свідомості
При прийомі канабісних препаратів, що містять THC, можливе тимчасове обмеження здатності керувати транспортними засобами та користуватися машинами. Особливо обережними слід бути при початковому прийомі, а також при відмові або в порівняно високих дозах.
Твердість матраца і позиція для сну при болях у спині

Твердість матраца, як і позиція для сну, має вирішальне значення при проблемах з спиною. Людина проводить в середньому третину свого життя в ліжку. І занадто м’який матрац може суттєво погіршити стан спини.
Найздоровіша позиція для сну: на спині
Позиція для сну на спині вважається однією з найздоровіших. У такому положенні хребет зберігає свою природну S-образну форму, що дозволяє міжхребцевим дискам відновлюватися від навантажень дня. Це зменшує навантаження на тіло і шию. Завдяки розслабленню тіла ця позиція також сприяє глибоким фазам сну, що допомагає спати довше і краще.
Який правильний матрац від болю в спині?
Нерідкі випадки, коли матрац викликає біль у спині. Більшість німців вважають за краще спати на боці. Це положення, лежачи на боці з трохи зігнутими колінами, також підтримує хребет у його природному вигині. Обов’язкова умова – максимально еластичний матрац, який оптимально підтримує форму тіла, особливо в області плечей і тазу. Вона повинна бути адаптована до ваги сплячого і не повинна бути ні занадто м’якою, ні занадто жорсткою. Відповідна, не дуже велика подушка підтримує голову і шийний відділ хребта.
Правильний матрац, правильна подушка або підтримка для шиї
Досить велика зона для лежання забезпечує необхідну свободу пересування: ширина односпального ліжка повинна бути не менше одного метра, а ширина двоспального – 1,80 метра. Ліжко має бути на 20 сантиметрів довше найвищого спального.
Хороший матрац має точкову еластичність, що означає, що він рівномірно розподіляє вагу вашого тіла та опускається на плечі та стегна, де тиск найбільший. Найкраще підійдуть матраци з латексу, поролону або пружинних матраців.
Людям, які сплять важко, потрібні жорсткіші матраци, ніж легшим. На надто жорстких матрацах плечі й таз не можуть достатньо опускатися, а надто м’які матраци не забезпечують достатньої підтримки для тіла. В обох випадках хребет не може лежати в своїй природній формі. Тоді біль у спині програмується від сну.
Подушка повинна добре підтримувати шийний відділ хребта. Щоб лежала тільки голова і шия, а не плечі, рекомендована подушка розміром 40 на 80 сантиметрів. Правильна подушка від болю в спині? При проблемах шийного відділу хребта підходять спеціальні подушки для підтримки шиї.
Блокада SI-суглоба: положення для сну
Якщо у вас є блокада SIJ, тобто блокада крижово-клубових суглобів, часто важко знайти зручну позу для сну. Загальна рекомендація полягає в тому, щоб спати на боці і покласти подушку між колінами, щоб вирівняти хребет і зменшити тиск на крижово-клубовий суглоб.
Іноді допомагає підкласти під живіт невелику подушку для підтримки хребта. Якщо ви хочете спати на спині, ви можете покласти подушку під коліна, щоб зменшити тиск на SIJ.
Напад болю в спині (Hexenschuss): Положення для сну
При нападі болю в спині, як і при блокаді клубово-крижового суглоба (ISG), важко знайти помірно безболісну позицію для сну. Рекомендується спати на боці з подушкою між колінами. Для тих, хто спить на спині, можна покласти подушку під коліна. Це допомагає зняти навантаження з хребта.

